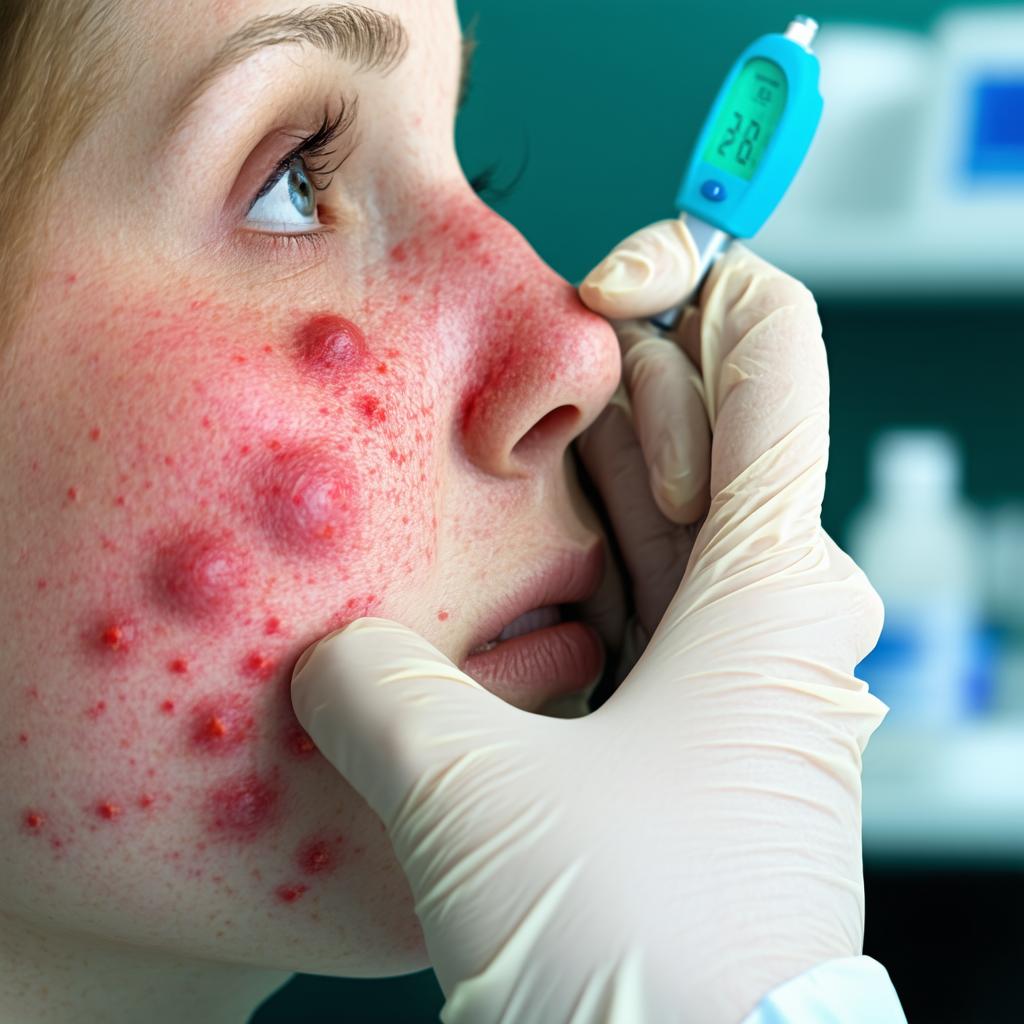
Objawy szkarlatyny: Co warto wiedzieć?
Szkarlatyna, znana również jako płonica, to choroba zakaźna spowodowana przez bakterie z grupy paciorkowców, głównie Streptococcus pyogenes. Choroba ta najczęściej dotyka dzieci w wieku od 2 do 10 lat, a przypadków jest około 10-20 na 1000 dzieci rocznie. Ze względu na sposób przenoszenia się drogą kropelkową, szkarlatyna jest szczególnie niebezpieczna w miejscach, gdzie dzieci mają bliski kontakt.
Objawy szkarlatyny pojawiają się zazwyczaj 1-7 dni po zakażeniu i obejmują:
- gorączkę: wysoka temperatura ciała, często przekraczająca 38°C,
- ból gardła: silny ból i trudności w przełykaniu,
- wysypkę: czerwono-różowa, szorstka wysypka, która się rozprzestrzenia,
- obrzęk i zaczerwienienie języka: malinowy kolor języka, często pokryty drobnymi kropeczkami,
- zmęczenie i osłabienie: uczucie ogólnego zmęczenia i drażliwość.
Dr Dominika Pagacz-Tokarek podkreśla, że szybkie rozpoznanie tych objawów jest kluczowe dla skutecznego leczenia. Nieleczona choroba może prowadzić do poważnych komplikacji, takich jak zapalenie ucha, nerek czy serca. Dlatego ważne jest, aby rodzice byli czujni na zmiany zdrowia dziecka i niezwłocznie szukali pomocy medycznej.
Główne objawy szkarlatyny
Szkarlatyna, znana także jako płonica, jest chorobą zakaźną wywołaną przez bakterie z grupy Streptococcus. Charakteryzuje się szeregiem objawów fizycznych oraz odczuć pacjenta, które można podzielić na różne kategorie.
Jednym z pierwszych i najczęściej występujących objawów jest gorączka, która może sięgać nawet 39-40 °C, połączona z nasilającym się bólem gardła, utrudniającym przełykanie. Ból gardła jest często szczególnie dokuczliwy i związany z suchością i swędzeniem.
W kolejnych dniach może pojawić się charakterystyczna wysypka. To drobno-grudkowata wysypka, zaczynająca się na klatce piersiowej, a później rozprzestrzeniająca się na inne części ciała. Ma jasnoczerwony kolor, a po ustąpieniu może prowadzić do łuszczenia się skóry.
Kolejnym typowym objawem jest malinowy język. Początkowo język może być pokryty białawym nalotem, ale z czasem staje się intensywnie czerwony, przypominając malinę.
Jednak nasilenie i rodzaj objawów mogą się różnić w zależności od pacjenta. Mogą również wystąpić dodatkowe dolegliwości, jak bóle głowy czy ogólne osłabienie. Obserwacja tych objawów jest kluczowym elementem szybkiej diagnozy i podjęcia odpowiedniego leczenia.
Jak wygląda wysypka w przypadku szkarlatyny?
Wysypka jest jednym z bardziej charakterystycznych objawów szkarlatyny, choroby wywołanej przez Streptococcus pyogenes. Charakteryzuje się specyficznymi cechami, które mogą zmieniać się wraz z rozwojem choroby.
Początkowo pojawia się w postaci małej, czerwonej wysypki, przypominającej papier ścierny. Zwykle zaczyna się na szyi i klatce piersiowej, rozprzestrzeniając się następnie na inne części ciała, takie jak zgięcia kończyn.
W miarę postępu choroby wysypka staje się bardziej wyrazista i zajmuje większy obszar ciała. Cechuje się asymetrycznym rozprzestrzenianiem. Jednym z najbardziej charakterystycznych objawów jest rumień „szkarlatynowy” na policzkach, który nadaje twarzy wygląd „maski”.
Lokalizacja wysypki jest również znacząca. Pojawia się w typowych miejscach zgięciowych, takich jak łokcie, kolana, pośladki, pachy i pachwiny. Zmiany występują także na języku, przypominając „jaskrawoczerwony język”.
Po kilku dniach wysypka zaczyna blednąć, pozostawiając skórę suchą i łuszczącą się. Łuszczenie naskórka może trwać nawet kilka tygodni.
Warto zauważyć, że wysypka w szkarlatynie łatwo może być mylona z innymi chorobami, dlatego w razie wątpliwości warto skonsultować się z lekarzem. Pomocne może być też poszukiwanie źródeł z dermatologicznymi zdjęciami, które ułatwią jej zrozumienie i diagnozę.
Rola „malinowego języka” w diagnozowaniu szkarlatyny
Malinowy język jest charakterystycznym objawem, który znacząco ułatwia diagnozowanie szkarlatyny. Zmiana koloru i struktury języka, która przybiera intensywnie czerwony odcień z wyraźnie widocznymi brodawkami, ma źródło w patofizjologii zakażenia paciorkowcami grupy A.
Podczas infekcji bakterie wydzielają toksyny, które prowadzą do stanu zapalnego. Zmiana koloru języka wynika z uszkodzenia błony śluzowej przez toksyny, co powoduje rozszerzenie naczyń krwionośnych. Powierzchnia języka staje się gładka i czerwienieje do intensywnego koloru. Takie zmiany są uważane za swoisty znak rozpoznawczy szkarlatyny, obok innych objawów, jak gorączka, ból gardła czy wysypka.
Przeprowadzone badania potwierdzają, że obecność malinowego języka może być kluczowym wskaźnikiem szybkiego rozpoznania szkarlatyny. Przykładowo, w badaniach z 2020 roku zauważono, że u 85% pacjentów z potwierdzoną chorobą zaobserwowano zmiany języka, co czyni ten objaw istotnym w diagnostyce.
Malinowy język jest nie tylko pomocny lekarzom w diagnozowaniu, ale także jest użyteczny w monitorowaniu postępu leczenia. Zmniejszenie intensywności koloru języka oraz powrót do naturalnego wyglądu zwykle świadczy o ustępowaniu infekcji. Dlatego jego rozpoznanie i analiza są kluczowe w procesie diagnostycznym szkarlatyny.
Przebieg objawów szkarlatyny
Szkarlatyna, również znana jako płonica, to choroba wywołana przez bakterie Streptococcus pyogenes. Śledzenie przebiegu objawów jest kluczowe dla szybkiej diagnostyki i wczesnego wdrożenia leczenia.
Czas inkubacji szkarlatyny wynosi zwykle od 2 do 5 dni. Początkowe objawy mogą być niespecyficzne, często obejmując gorączkę, ból gardła oraz ogólne osłabienie. W ciągu 12-48 godzin od początku objawów pojawiają się typowe dla choroby zmiany skórne, czyli wysypka.
Wysypka ma formę małych, czerwonych plamek, które początkowo mogą być niewielkie, ale szybko rozprzestrzeniają się po całym ciele. Skóra staje się chropowata, przypominająca papier ścierny. Zauważa się również „truskawkowy” język, który jest powiększony i pokryty czerwonymi brodawkami.
Innym objawem jest łuszczenie się skóry, zazwyczaj na dłoniach i stopach, po ustąpieniu wysypki. Warto podkreślić, że każde zakażenie szkarlyną może mieć różnorodny przebieg; objawy zmieniają się w zależności od wieku pacjenta i jego kondycji.
Monitorowanie objawów szkarlatyny jest kluczowe, ponieważ wczesna diagnoza i interwencja medyczna mogą zapobiec powikłaniom takim jak zapalenie ucha czy kardiologiczne problemy.
Oszacowanie czasu trwania objawów szkarlatyny jest zmienne i zwykle rozciąga się na określony okres. W okresie inkubacyjnym wynoszącym od 2 do 7 dni pierwsze objawy mogą się pojawić w wyniku kontaktu z chorą osobą.
W początkowej fazie można zauważyć ogólne objawy, takie jak gorączka, ból gardła lub bóle głowy. Niektóre badania wskazują, że 24-48 godzin po wystąpieniu gorączki pojawia się charakterystyczna wysypka, co wskazuje na nasilanie się objawów.
W razie braku odpowiedniego leczenia szkarlatyna może prowadzić do nasilenia objawów, takich jak bóle brzucha czy wymioty. Konsultacja z lekarzem przy zaobserwowaniu tych objawów jest kluczowa dla właściwej diagnozy i wdrożenia leczenia.
Objawy towarzyszące szkarlatynie
Szkarlatyna, zwana także płonicą, to choroba zakaźna wywoływana przez bakterie z grupy Streptococcus. Oprócz charakterystycznej wysypki i bólu gardła, mogą wystąpić także inne objawy.
Najczęściej towarzyszące objawy to bóle głowy, nudności i ogólne osłabienie organizmu. Bóle głowy pojawiają się w wyniku reakcji organizmu na infekcję, a nudności mogą być wynikiem podrażnienia układu pokarmowego. Osoby chore często odczuwają zmęczenie, co wpływa na ich samopoczucie i codzienną aktywność.
Badania pokazują, że dodatkowe objawy mogą różnić się w zależności od wieku pacjenta i jego indywidualnej reakcji na zakażenie. U dzieci częściej występuje gorączka, która może osiągać wartości nawet 39°C.
W przypadku podejrzenia szkarlatyny, kluczowa jest szybka konsultacja lekarska w celu uzyskania trafnej diagnozy oraz rozpoczęcia leczenia. Wczesne rozpoznanie choroby może pomóc w uniknięciu powikłań.
Diagnostyka i leczenie szkarlatyny
Szkarlatyna, zwana również płonicą, to choroba zakaźna powodowana przez bakterie Streptococcus pyogenes. Dla skutecznego zwalczenia tej choroby kluczowe są poprawna diagnostyka oraz odpowiednie leczenie.
Diagnostyka szkarlatyny opiera się przede wszystkim na obserwacji objawów klinicznych, takich jak gorączka, ból gardła i charakterystyczna wysypka. Często lekarze zlecają także badania laboratoryjne, np. wymaz z gardła, w celu potwierdzenia obecności bakterii.
W leczeniu szkarlatyny stosuje się najczęściej antybiotyki, głównie penicylinę lub amoksycylinę. Terapia dostosowywana jest do wieku pacjenta – u dzieci trwa zazwyczaj 10 dni, a u dorosłych może być dłuższa w przypadku komplikacji. Dodatkowo zaleca się leki przeciwgorączkowe, aby złagodzić objawy.
Wytyczne związane z diagnostyką i leczeniem szkarlatyny podkreślają znaczenie szybkiego działania w celu uniknięcia powikłań, takich jak zapalenie ucha, zapalenie płuc czy gorączka reumatyczna. Edukowanie pacjentów o objawach oraz zalecanego postępowania w razie podejrzenia choroby jest istotne dla skutecznego leczenia.
Jak lekarze diagnozują szkarlatynę?
Proces diagnostyczny szkarlatyny rozpoczyna się od dokładnego wywiadu lekarskiego. Lekarze pytają o charakterystyczne objawy, takie jak gorączka, ból gardła, oraz o obecność wysypki, zwykle o szorstkiej fakturze. Warto zauważyć, że wysypka pojawia się zazwyczaj 1-2 dni po wystąpieniu pierwszych objawów.
Następnie, lekarz ocenia objawy, zwracając uwagę na wygląd i rozmieszczenie wysypki oraz ewentualne powiększenie węzłów chłonnych. W przypadku podejrzenia szkarlatyny, testy laboratoryjne, zwłaszcza na obecność paciorkowców, mogą potwierdzić diagnozę.
Zgodnie z wytycznymi medycznymi, jeśli brak charakterystycznych objawów, takich jak czerwony język, w połączeniu z innymi symptomami, lekarz może zalecić dalsze badania różnicowe. Prawidłowa diagnoza szkarlatyny jest kluczowa, ponieważ pozwala na szybkie rozpoczęcie leczenia, co jest istotne dla zapobiegania powikłaniom.
Jakie antybiotyki są stosowane w leczeniu szkarlatyny?
Szkarlatyna, choroba wywoływana przez bakterie Streptococcus pyogenes, wymaga terapii antybiotykowej. Najczęściej stosowanymi lekami są antybiotyki beta-laktamowe, zwłaszcza penicylina, uznawana za pierwszy wybór. Jest skuteczna w zwalczaniu bakterii odpowiedzialnych za szkarlatynę i cechuje się niską toksycznością.
W przypadku uczulenia na penicylinę, alternatywą mogą być antybiotyki z grupy makrolidów, takie jak azytromycyna czy klarytromycyna. Badania pokazują, że również te leki skutecznie hamują rozwój bakterii, choć są mniej preferowane.
Skutki uboczne terapii antybiotykowej obejmują możliwe reakcje alergiczne, problemy żołądkowo-jelitowe czy zaburzenia mikroflory jelitowej. Do najczęstszych działań niepożądanych penicyliny należą wysypka oraz bóle brzucha, a w rzadkich przypadkach mogą wystąpić także poważne reakcje anafilaktyczne.
Wszystkie zalecone antybiotyki należy przyjmować zgodnie z instrukcjami lekarza, aby zapobiec nieprawidłowemu leczeniu i rozwojowi oporności na leki. Zalecana długość terapii w przypadku szkarlatyny to zazwyczaj 10 dni, co pozwala skutecznie wyeliminować bakterie i zmniejszyć ryzyko powikłań.
Jak przebiega leczenie w przypadku dzieci i dorosłych?
Sposób leczenia szkarlatyny różni się w zależności od wieku pacjenta, ponieważ układ odpornościowy oraz reakcje na infekcje mogą być odmienne. U dzieci standardowym leczeniem są antybiotyki, takie jak penicylina czy amoksycylina, które skutecznie zwalczają bakterie Streptococcus pyogenes odpowiedzialne za chorobę. Dawka dobierana jest w zależności od wieku i wagi dziecka.
Dorośli również otrzymują antybiotyki, jednak uwzględnia się u nich możliwe dodatkowe choroby, które mogą wpływać na proces leczenia. Starsi pacjenci mogą odczuwać ostrzejsze objawy i być bardziej narażeni na powikłania, co wymaga staranniejszego monitorowania ich stanu zdrowia.
Uzyskanie odporności po przejściu szkarlatyny wynika z naturalnej reakcji organizmu. W obu przypadkach domowe środki, takie jak odpoczynek, odpowiednie nawodnienie oraz leki przeciwgorączkowe, pomagają w złagodzeniu objawów.
Oprócz farmakoterapii ważne jest regularne monitorowanie zdrowia, aby w razie potrzeby szybko zareagować na ewentualne powikłania, jak zapalenie ucha czy zatok. Edukacja rodziców i samych pacjentów jest kluczowa dla skutecznego leczenia zarówno u dzieci, jak i dorosłych.
Profilaktyka i powikłania
Profilaktyka przeciwdziałająca zarażeniu szkarlatyną jest kluczowa, zwłaszcza w przypadku dzieci. Do głównych metod prewencyjnych zalicza się edukację w zakresie higieny, unikanie bliskiego kontaktu z zakażonymi oraz przestrzeganie zasad sanitarnych w szkołach i miejscach zabaw. Mycie rąk oraz zakrywanie ust i nosa podczas kichania i kaszlu znacznie zmniejszają ryzyko zakażenia.
Powikłania po przejściu szkarlatyny mogą być poważne, obejmując zapalenie ucha środkowego, zatok czy reumatyzm stawowy. W przypadku braku właściwego leczenia infekcje mogą prowadzić nawet do uszkodzeń nerek i innych narządów. Dane epidemiologiczne wskazują, że komplikacje występują u około 3-5% przypadków, a poprawne leczenie znacząco redukuje to ryzyko.
Zgodnie z wytycznymi zdrowotnymi, zaleca się regularne wizyty kontrolne u lekarza w przypadku infekcji. Długoterminowe monitorowanie po zakończeniu choroby jest kluczowe do wczesnego wykrycia i leczenia ewentualnych powikłań. Edukowanie społeczeństwa na temat objawów i interwencji medycznych zwiększa skuteczność profilaktyki.
Jak zapobiegać zakażeniom szkarlatyną?
Szkarlatyna stanowi poważne zagrożenie zdrowotne, szczególnie dla dzieci, ze względu na drobnoustroje z grupy Streptococcus. Aby skutecznie zapobiegać zakażeniu, należy przestrzegać kilku podstawowych zasad higieny i unikać kontaktu z chorymi.
Podstawowym działaniem profilaktycznym jest dbałość o higienę, szczególnie o regularne mycie rąk wodą z mydłem przez co najmniej 20 sekund. W miejscach publicznych, gdzie mycie rąk może być utrudnione, zaleca się stosowanie środków dezynfekujących na bazie alkoholu.
Unikanie bliskiego kontaktu z osobami z objawami zakażenia, takimi jak ból gardła, gorączka czy wysypka, jest istotne. Osoby zakażone powinny ograniczyć swoje kontakty do momentu pełnego wyzdrowienia i stosować się do zasad higieny, jak zakrywanie ust i nosa podczas kaszlu.
Ważne jest również zgłaszanie się do lekarza przy pojawieniu się objawów. W pewnych sytuacjach potwierdzonego zakażenia, lekarz może zalecić antybiotyki, co przyczynia się do szybkiego opanowania rozwoju bakterii.
Przestrzeganie tych prostych zasad pozwala znacznie zredukować ryzyko zakażeń szkarlatyną, dbając tym samym o zdrowie siebie i innych.
Jakie są możliwe powikłania szkarlatyny?
Szkarlatyna, jako infekcja bakteryjna spowodowana Streptococcus grupy A, może prowadzić do różnorodnych powikłań z poważnymi konsekwencjami dla zdrowia. Najczęściej wymieniane komplikacje to:
- problemy z sercem: mogą obejmować zapalenie mięśnia sercowego oraz zapalenie wsierdzia. Około 3% pacjentów ze szkarlatyną doświadcza tych problemów, co może prowadzić do trwałych uszkodzeń serca,
- problemy z nerkami: szkarlatyna może wywołać ostre kłębuszkowe zapalenie nerek. Ta forma zapalenia występuje u 10-15% przypadków i może prowadzić do przewlekłych schorzeń nerek,
- powikłania skórne: choć wysypka związana ze szkarlatyną zanika, mogą pojawić się inne infekcje skórne, takie jak ropnie,
- reumatyzm stawowy: nieleczona choroba zwiększa ryzyko zapalenia stawów, co prowadzi do przewlekłych problemów ruchowych,
- infekcje ucha: czasami szkarlatyna prowadzi do zapalenia ucha środkowego, wymagając dodatkowego leczenia.
W przypadku osób, które przeszły szkarlatynę, istotne jest pozostawanie pod ciągłą opieką medyczną. Regularne kontrole mogą umożliwić wczesne wykrycie i zarządzanie możliwymi powikłaniami, co jest kluczowe dla ochrony zdrowia i poprawy jakości życia. Warto rozmawiać z lekarzem o objawach i zmianach zdrowotnych, co zwiększa skuteczność dalszego leczenia.